Respuesta: RCP pediatrica
Hola a todos, y en primer lugar felicitar por la gran ayuda que presta esta gran web y sus colaboradores habituales y puntuales. Personalmente no llegaria ni a eso, pero si soy fiel lector de los foros. Soy demasiado lego para poder aportar algo interesante.
En esta ocasion me he animado a aportar mis dudas, y agradezco respuestas y consejos alas mismas.
Darte la bienvenida en primer lugar y agradecer tu participación, no importa que seas "demasiado lego", aquí hay sitio para todos..

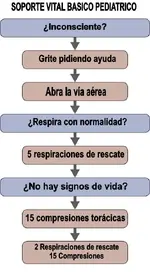
En primer lugar en el ERC 2010 para SVB Pediatrico, indican que las compresiones deben realizarse en la mitad inferior del esternon, cuando yo tenia entendido segun me imparten professores del SEM de Barcelona, que se deberian realizar a un dedo por debajo de la inia intermamilar. Que opinan?
Un dedo por debajo de la línea intermamilar, está ubicado en la mitad inferior del esternón.
La idea es hacer llegar el soporte vital básico a todo ciudadano, un modo de simplificar el lenguaje y hacerlo más comprensible es decir "mitad inferior del esternón", en un niño el tórax es pequeño y el abdomen más grande, si trazas una línea entre los dos pezones, de la línea hacia arriba tendrías la parte superior del esternón y de la línea para abajo la inferior.
Es lo mismo solo que con un lenguaje más comprensible.

Por otro lado, tambien segun las guias 2010 en SVBp, al buscar signos de vida (pediatria), el pulso deberia ser superior a 60lpm para evitar maniobras de resucitacion , pero tambien los profesores nos indicaron que la mejor manera de comprobar la FC es tomarla durante 30 seg. Tenia entendido que al buscar signos de vida (aliento, boqueos, pulso....) no deberia perderse mas de 10seg; asi pues, como conocer FC si solo dispogo de 10seg para iniciar RCP ???
En el protocolo de SVB de ERC, en cuanto al reconocimiento de la parada cardíaca dice textualmente:
ERC2010 dijo:
[FONT=Arial, sans-serif]La comprobación del pulso carotídeo es un método impreciso de confirmar la presencia o ausencia de circulación [/FONT][FONT=Arial, sans-serif]tanto para rescatadores legos como para profesiones[/FONT][FONT=Arial, sans-serif]. Los profesionales sanitarios y los reanimadores legos tienen dificultad para determinar la presencia o ausencia de respiración normal en víctimas inconscientes.[/FONT][FONT=Arial, sans-serif],[/FONT][FONT=Arial, sans-serif] Esto puede deberse a que la víctima esta haciendo “boqueadas” agónicas ocasionales, [/FONT][FONT=Arial, sans-serif]lo que puede ocurrir en los primeros minutos despues del inicio, en hasta el 40% de las paradas cardíacas.[/FONT]
[FONT=Arial, sans-serif]La población general debería por tanto, ser aleccionada para comenzar la RCP si la víctima está inconsciente (no res-ponde) y no respira normalmente. Debería enfatizarse durante el entrenamiento que las respiraciones agónicas ocurren comúnmente en los primeros minutos después de una parada cardiaca.[/FONT]
Olvídate de los 30 segundos de palpar y buscar pulsos y busca signos de vida, tanto ERC como AHA han llegado a la conclusión que los profesionales sanitarios, no son capaces de detectar de forma fiable la presencia o no de pulsos en menos de 10 segundos en lactantes o niños, por lo que deberían buscar signos de vida y únicamente si están seguros de la técnica, añadir esa palpación del pulso para el diagnóstico de la PCR. La decisión de iniciar la RCP debe ser tomada en menos de 10 segundos, con lo que si uno no es capaz de hacerlo en ese tiempo, deberá únicamente buscar los signos de vida para tomar la decisión de iniciar la reanimación.
Entonces, si la víctima no responde, no respira (o sólo jadea/boquea) o no se encuentran otros signos de vida, el personal no experto debe comenzar la RCP.
Solo el personal entrenado en la técnica puede, además de buscar estos signos vitales, tratar de palpar pulsos para decidir si inicia las compresiones torácicas o no. Pero siempre y cuando esta decisión lleve menos de 10 segundos.
Si estás altamente entrenado en la palpación de pulsos, si la FC estuviese por encima de 60 lpm no comenzarías masaje, si estuviese por debajo, iniciaríamos el protocolo.
Si uno no es capaz de hacerlo en menos de 10 segundos, únicamente con la ausencia de signos de vida, comenzaría la RCP.
Como lo veis, me estoy liando, o va por ahi la cosa ??
Espero haberte aclarado algo y no haberte liado más...

Si tienes más dudas, no vaciles en preguntar..

Un saludo.